
コンテンツ
化学療法は、がん細胞を弱めたり殺したりする化学物質の使用を伴い、乳がんのいくつかのタイプの治療の主力です。この種の治療は長い間深刻な副作用と関連しており、これは化学療法の現実ですが、医師は生存率を改善しながらそれらを最小限に抑える方法について多くを学びました。腫瘍専門医が化学療法を勧めるかどうかは、いくつかの要因に依存します。
使い方
化学療法は、急速に成長している細胞(癌細胞など)の分裂または増殖能力を妨げることによって機能します。これらの強力な薬は、DNAまたはタンパク質の生産を妨害し、細胞分裂を妨げて栄養素を枯渇させることにより、癌細胞の死滅または成長を遅らせます、またはホルモン受容体を遮断します。
成人の正常な細胞のほとんどは活発に分裂も増殖もしていないため、化学療法の影響を受けません。ただし、骨髄(血液細胞が生成される場所)、毛包、および胃腸(GI)管の内層はすべて、常に成長しています。化学療法薬の副作用は、これらや他の正常組織への影響に関連しています。
化学療法は、手術や放射線などの標的治療とは対照的に、全身治療です。
適応症
乳がんのすべての人が化学療法を必要とするわけではありません。 4つの特定のインスタンスで使用されます。
早期乳がん
化学療法は、初期の症例では手術の前および/または後に行われます。
ネオアジュバント化学療法 一次治療の前に来ます。腫瘍を小さくして取り出しやすくするために行われますが、腫瘍が大きすぎて完全に取り除くことができない場合もあります。
場合によっては、乳房切除術の代わりに乳房切除術が可能になることがあります。また、一部のリンパ節からがん細胞を除去できるため、除去する必要のあるリンパ節の数が少なくなります。
転移したがん細胞を殺す可能性があり、再発のリスクを軽減します。
ネオアジュバント化学療法は一般的なものです:
- 炎症性乳がん
- HER2陽性乳がん
- トリプルネガティブ乳がん
- 高悪性度腫瘍
- 大きな腫瘍
- リンパ節に転移したがん
補助化学療法 一次治療に従います。腫瘍を外科的に切除した後に体内に残る可能性があるが、画像検査では確認できないがん細胞を殺すことを目的としています。そのままにしておくと、これらの細胞は新しい腫瘍に成長する可能性があります。補助化学療法は再発のリスクを低下させます。
通常、初期の乳がんでは、この化学療法は、がん細胞が脇の下のリンパ節に広がっている場合など、がんの再発または転移(体の他の領域に広がる)のリスクが高い人のために予約されています。これらのケースでは、ホルモン療法が代替選択肢となる場合があります。
進行乳がん
化学療法は、手術などの標的治療が適切ではなくなったため、乳房および近くのリンパ節を越えて転移した(広がった)乳癌の主な治療法です。
進行した症例の主な目標は、病気を治すためではなく、生活の質を長くして改善することです。
高リスクの個人
乳がんを発症するリスクが特に高い人には、化学療法を行ってリスクを減らすことができます。これは 化学予防。化学療法薬に関連するリスクがあるため、これは医師と慎重に検討する必要があります。
化学療法薬
乳がんと闘うために多くの薬が使用されています。ネオアジュバントおよびアジュバント療法の最も一般的なものは次のとおりです:
- 5-フルオロウラシル(5-FU)
- アドリアマイシン(ドキソルビシン)とエレンス(エピルビシン)を含むアントラサイクリン
- サイトキサン(シクロホスファミド)
- パラプラチン(カルボプラチン)
- タキソール(パクリタキセル)およびタキソテール(ドセタキセル)を含むタキサン
進行した乳がんのための最も一般的な化学療法薬は次のとおりです:
- アドリアマイシン(ドキソルビシン)、エレンス(エピルビシン)、およびペグ化リポソームドキソルビシンを含むアントラサイクリン
- ゲズマール(ゲムシタビン)
- ハラヴェン(エリブリン)
- イクセンプラ(イクサベピロン)
- ナベルビン(ビノレルビン)
- 白金製剤(シスプラチン、カルボプラチン)
- タキソール(パクリタキセル)、タキソテール(ドセタキセル)、およびアブラキサン(アルブミン結合パクリタキセル)を含むタキサン
- ゼローダ(カペシタビン)
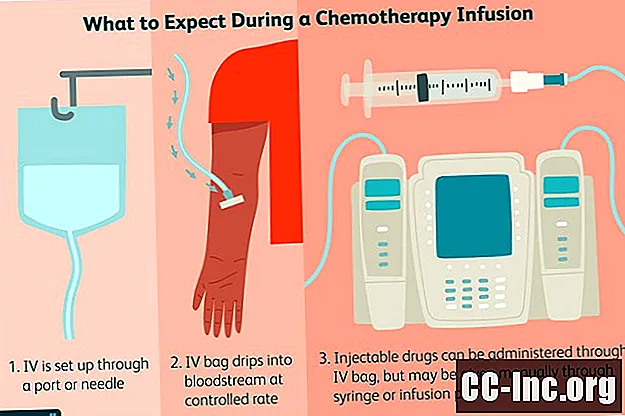
化学療法の方法
乳がんの化学療法薬の多くは、静脈内注入または注射などの液体の形で提供されますが、錠剤または錠剤として入手できるものもあります。
いくつかの薬は単独で与えられるかもしれません、そして、他の薬は一緒に働くために組み合わされます。化学療法薬が併用投与された場合の治療は、 養生法.
一般的なレジメンには次のものがあります:
- 行為: アドリアマイシンとサイトキサン、続いてタキソール
- CMF: サイトキサン、メトトレキサート、5-FU
- 交流: アドリアマイシン(ドキソルビシン)とサイトキサン
- CAFまたはFAC: サイトキサン、アドリアマイシン、5-FU
- CEFまたはFEC: サイトキサン、エレンス(エピルビシン)、5-FU
- TC: タキソテール(ドセタキセル)とサイトキサン
タイミング
化学療法の頻度と治療全体の期間は、どのような方法をとっているか、治療への反応などの要因によって異なります。
周波数
通常、化学療法薬の注入は3週間に1回行われ、血球数を回復して薬を作用させるには、間に時間が必要です。
タキソールなどの低用量の化学療法は毎週行われます。これは、薬物の投与量が少ないほど回復時間が短くて済むためです。これにより、標準的なスケジュールで受けるよりも全体的な化学療法が増えることになります。また、注入セッションの合間に白血球ブースターショットが与えられる場合もあります。
経口化学療法は毎日、または指示通りに行うことができます。注射は、化学注入の前、最中、または後に行うことができます。
期間
早期乳がんの化学療法は通常約6か月間行われますが、週1回の低用量化学療法の注入は12週間後に終了します。治療の長さと投与量は、複数の要因によって異なります。
輸液を受けている場合は、輸液セッションで許可するために必要な時間(以下を参照)だけでなく、仕事やその他の活動から離れて多くの時間を費やす必要があります。
輸液セッション
計画に役立つサンプルスケジュールは次のとおりです。
- 前日: 副作用を防ぐために、化学療法前の薬(処方されている場合)を服用します。
- 1日目: 採血、計量、バイタルサイン、検査、化学療法注入
- 2日目: 必要に応じて血球数を増やすためのショット
- 3日目から次のサイクルまで: 休息と回復
点滴の当日は、クリニックで約4時間計画します。あなたの血液が引き出され、完全な血球計算が行われます。その日の化学療法薬の投与量を決定するため、すべてのバイタルサインと体重が測定されます。
腫瘍専門医があなたの血球数を確認し、それらがすべて適切な範囲内にある場合、化学療法治療のために注入室に進みます。
血球数が少なすぎる場合は、さらに治療を行うと、感染症や重度の出血に対して脆弱になります。あなたの化学療法はあなたのカウントが回復するまで延期されます。
化学療法の翌日
各化学療法注入の少なくとも1日後、血液が採取され、カウントされます。赤いカウントまたは好中球が少ない場合、それらのカウントを高めるためのショットが提供されることがあります。化学療法は血球が急速に分裂して増殖するため、薬物の標的となるため、血球数に大きな影響を与える可能性があります。
これらの余分な予定をお見逃しなく、彼らは健康な免疫システムで化学療法から回復し、貧血と好中球減少症を回避するために不可欠です。
乳がん医師ディスカッションガイド
次の医師の予約のための印刷可能なガイドを入手して、適切な質問をしてください。

副作用
化学療法の強力な性質は、その強さと副作用の評判が悪い理由の両方です。化学療法の標的は すべて 急速に成長している細胞、および癌に加えて、血液、消化管粘膜組織、指の爪、足の爪、および毛包の細胞が含まれます。
一般的な副作用は次のとおりです。
- 脱毛
- ネイル交換
- 口内炎
- 食欲減少
- 体重変化
- 吐き気と嘔吐
- 下痢
- 感染の可能性の増加
- あざができやすい
- 出血しやすい
- 倦怠感
- 神経損傷
- 「ケモブレイン」(記憶と集中力の問題)
あなたの特定の化学療法薬またはレジメンは、他の副作用も引き起こす可能性があります。これらの効果は、治療を終えた後に鎮静します。
各治療の前に、腫瘍内科医は副作用から保護するために薬を服用するように依頼する場合があります。これらは時間通りに、処方されたとおりに服用してください。
化学療法の予約の合間に、副作用への対処に問題がある場合は、遠慮なく診療所に電話して助けを求めてください。治療後に脱水症状を起こした場合は、生理食塩水の輸液を依頼できます。吐き気や嘔吐を助けるために、生理食塩水とともに他の薬が投与されることがあります。
あなたの化学療法看護師は副作用に対処するための多くのトリックを知っているべきです、それであなたが予定された約束を持っていなくても、彼らに助けを求めるようにしてください。電話をかける前に、症状を、期間、重症度、およびそれらが発生する頻度とともに書き留めます。それはあなたが気分を良くする方法を彼らが提案するのを助けます。
起こりうる合併症
化学療法はまた、長期的な合併症のリスクを伴います。今後数年間、これらを監視する必要があるかもしれません:
- 骨量の減少(骨減少症および骨粗しょう症): ホルモン遮断化学療法薬は早期閉経を引き起こす可能性があり、骨が薄くなる状態のリスクが高くなります。骨密度検査と治療が必要な場合があります。
- 心臓の損傷: 化学療法は、心筋を弱めたり、心臓に他の問題を引き起こしたりするリスクが少しあります。
- 白血病(血液細胞のがん): この副作用はまれですが、可能であり、通常、化学療法が完了してから数年後に発生します。
受胎能力
特定の化学療法薬は閉経前の女性で一時的または永続的な閉経を引き起こす可能性があるため、不妊症を引き起こす可能性があります。
将来の妊娠について何か考えがあれば、腫瘍専門医に知らせてください 前 あなたは治療を開始し、あなたの選択肢は何かを尋ねます。年齢、投薬計画、投与量によっては、治療後に生殖能力が回復する場合があります。ただし、不妊になる可能性がある場合は、最初に化学療法を行う前に知っておく必要があります。
閉経を理解する