
コンテンツ
肺活量測定は、肺がどれだけうまく機能しているかについての重要な情報を提供する非侵襲的手順である肺機能検査(PFT)の一種です。これは、チューブに息を吸い込んだときに、どのくらいの速さで空気が肺を通過しているかを示します。スパイロメトリーは、喘息などの呼吸器疾患を診断し、肺疾患を監視して治療の効果を評価するために使用されます。医師(通常は呼吸器科医)が探している特定の情報によっては、他のPFTと組み合わせて肺活量測定が行われる場合があります。
テストの目的
肺活量測定は、肺(肺)機能の重要な側面を測定します。テストは、多くの肺の問題の診断と管理に重要な役割を果たす可能性があります。
同様の症状を持つ疾患を区別し、その状態が閉塞性(呼気が損なわれている)であるか、制限性(吸入が損なわれている)であるかを判断するのに役立ちます。
肺の状態を診断するために、スパイロメトリーが単独で使用されることはほとんどありません。通常は、身体診察、病歴のレビュー、画像検査などの他の所見と組み合わせて、診断を下します。
PFTのパネルの一部として、肺活量測定を使用して診断に役立てることができます:
- 慢性閉塞性肺疾患(COPD)
- 肺気腫(COPDの一種)
- 気管支拡張症(COPDの一種)
- 慢性気管支炎(COPDの一種)
- 喘息
- 特発性肺線維症を含む肺線維症
- 嚢胞性線維症
スパイロメトリーは、疾患の進行を評価するのにも役立ちます(つまり、改善しているのか、悪化しているのか、それとも変化しないのか)。これは、治療法が機能しているか、修正が必要かを判断するのに役立ちます。
肺癌手術の前にスパイロメトリーを使用して、患者が手術にどれだけ耐えられるかを予測し、肺の一部または葉が除去されたら管理することもできます。
COPDの診断方法
リスクと禁忌
スパイロメトリーは非常に安全な手順ですが、必要とされる急速で深い呼吸をしているときに、息切れになるか、少し立ちくらみを感じることがあります。咳が出ることもあります。これらの症状は正常であり、心配する必要はほとんどありません。
喘息の人は、肺活量測定中に喘息発作のリスクが少しあります。このような場合、一時的ではありますが、労作は突然で深刻な呼吸の問題を引き起こす可能性があります。
禁忌
次の場合、人々は肺活量測定テストを受けるべきではありません:
- 胸の痛みがある、または最近心臓発作や脳卒中を起こした
- 虚脱した肺(気胸)がある
- 最近眼科手術を受けた(深呼吸すると眼圧が上昇する)
- 最近の腹部または胸部手術を受けた
- 胸部、腹部、または脳に動脈瘤がある
- 結核にかかっている(TB)
- 風邪やインフルエンザなどの呼吸器感染症がある
人が完全に深く呼吸することができず、テストの正確性を損なう可能性がある特定の条件があります。必ずしも禁忌ではありませんが、検査を進める前に医師による評価が必要になる場合があります。条件は次のとおりです。
- 妊娠
- 胃の膨満
- 極度の疲労
- 一般的な筋力低下
テスト前
肺活量測定テストに何が関係しているかを知ることは、最も正確な結果を準備して達成するのに役立ちます。
タイミング
肺活量測定テストは通常、約45分かかります。待ち時間によってはさらに時間がかかる場合があります。急いでも他の予定に遅れないように、検査に時間がかかるかどうか医師に尋ねてください。
ロケーション
スパイロメトリーは通常、呼吸器科医の診療所または病院で外来で行われます。テストが肺の手術などのより広範囲な手順の一部である場合は、一晩の入院が必要になることがあります。
ほとんどの場合、肺活量測定は肺機能技師または呼吸療法士によって行われます。
自宅の肺活量測定試験機も利用できますが、通常、医師の監督下で肺の状態を監視する場合に推奨されます(以下を参照)。
なにを着ればいい
非常に深い呼吸をする必要があるため、呼吸を妨げないゆったりした服を着る必要があります。胸や腰にぴったりとフィットするベルトや衣服は避けてください。
食べ物、飲み物、薬
肺活量測定テストには多くの準備は必要ありませんが、医師が行うようにアドバイスすることはほとんどありません:
- 軽く食べる: 胃がいっぱいになると、深呼吸をするのが難しくなり、最終的に嘔吐することがあります。
- テストの前にアルコールを飲まない: システムにアルコールが含まれていると、呼吸もできなくなる可能性があります。
- あなたの薬がテストを妨害しないことを確認してください: 特定の薬、特に吸入気管支拡張薬は呼吸に影響を与える可能性があります。本当に必要な場合を除いて、テストの6〜8時間前に短時間作用型吸入器を使用しないでください(到着したら、技術者に使用状況を報告してください)。
費用と健康保険
健康保険に加入している場合、医学的に必要であると見なされている肺活量測定テストは、ポリシーの条件および免責額のどれだけ満たされているかに応じて、80%から100%でカバーされます。また、自己負担または共同保険の責任も負う場合があります。
保険会社や病状によっては、事前の承認が必要になる場合があります。
保険に加入していない場合、肺活量測定テストの費用は、居住地や使用している施設のタイプ(公立クリニック、病院、民間の診療所など)に応じて、40ドルから800ドルになります。 )。
肺活量測定の平均費用は約42ドルですが、これには通院が含まれないため、総費用にさらに25〜100ドル(またはそれ以上)が追加される可能性があることに注意してください。
保険会社から事前承認を得る方法持っていくもの
保険証、ID、お支払い方法(必要な場合)を除いて、肺活量測定テストに特に何かを持ち込む必要はありません。確認し、どの支払い方法が受け入れられるかをオフィスに再確認してください。
その他の考慮事項
最も正確な結果を確実にするために、肺活量測定テストを行う前に行う必要があるいくつかの他のことを次に示します。
- 十分な休息が取れるように、早く寝てください。
- テスト前に少なくとも4〜6時間は喫煙しないでください。
- テストの少なくとも30分前には、激しい運動や激しい活動を避けてください。
テスト中
ここでは、機器の違いや特定の施術者の操作方法に違いがある可能性があることを念頭に置いて、肺活量測定テスト中に経験する可能性が最も高いものを段階的に説明します。あなたの期待をよりよく測定するために、事前に医師と話してください。
事前テスト
ご到着後、チェックインいたします。これには、同意書への記入、保険証のファイルへのコピー、および自己負担がある場合は自己負担の処理が含まれる場合があります。
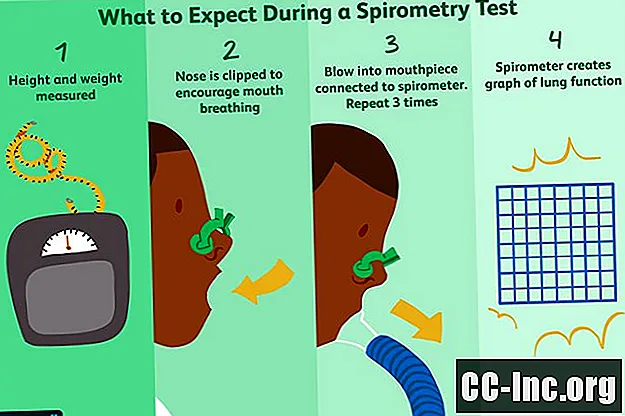
検査のために呼び出されると、膀胱を空にするように求められます。その後、PFTが行われる部屋に案内されます。これらの測定値はテストの解釈方法に影響を与えるため、技術者または呼吸療法士は通常、身長と体重を記録します。
ベルトを着用している場合は、ベルトを緩め、呼吸を制限している衣服や装身具を外すように指示されます。入れ歯をつけた場合は、そのまま入れておきます。
テスト全体
肺活量測定テストのために椅子に座り、座って通常どおり呼吸して落ち着くように求められます。準備ができたら、技術者が鼻にクリップを取り付けて、すべての呼吸を口から行います。
ほとんどの場合、吸い込むためのチューブ状のマウスピースが与えられます。これは、肺の力と量を測定する家庭用プリンターとほぼ同じサイズの肺活量計に接続されます。 (あまり一般的ではありませんが、マウスピースとデジタル読み出しを備えたカメラと同じくらいのサイズのポータブルデバイスがあります。)
技術者は、マウスピースの周りに唇を置いてしっかりと密閉する方法について具体的な指示を与えます。次に、できるだけ大きく深く呼吸をして、できるだけ力強くチューブに息を吹き込むように求められます。
肺活量計は、呼吸の速度と量を記録するグラフを作成します。正確であると見なされるためには、テストは再現可能でなければなりません(つまり、それぞれのシッティングで同じ結果が得られます)。そのため、少なくとも3回テストを繰り返すよう求められます。
テスト中に問題が発生して結果が無効になる可能性があるものには、次のものがあります。
- その人はマウスピースの周りに適切なシールを作成しなかったか、舌を誤って配置しました。
- テスト前の準備を含め、指示が完全に理解されていなかった。
- 吸入または呼気中に咳があった。
- その人は呼気に十分な力を加えることができませんでした(多くの場合、いくつかの病気は強い呼吸で悪化する痛みを引き起こすため)。
- マウスピースに反りや損傷があった。
呼吸障害の兆候がある場合は、アルブテロールなどの短時間作用型気管支拡張薬を2回目の検査で使用して気道を開き、結果が改善するかどうかを確認します。
めまいや立ちくらみを感じたり、咳が止まらない場合は、技術者に知らせてください。ほとんどの場合、必要なのは回復するための短い休憩です。
肺活量測定テストの後、通常の活動に戻り、中止した可能性のある薬物を使用できます。
肺拡散検査とは?結果の解釈
あなたのテストの結果はすぐに利用できるので、あなたの医者はあなたの約束であなたと一緒にそれらを検討することができるでしょう。
肺活量測定は、肺機能の2つの重要な測定を提供します。
- 強制呼気容量(FVC)、完全な呼吸で肺から吹き出すことができる空気の量の尺度
- 強制呼気量(FEV1)、1秒間に肺から吹き出すことができる空気の量
3つすべてのFEV1測定と3つすべてのFVC測定は、互いに200ミリリットル(ml)以内でなければなりません。そうでない場合、テストは再現性の基準を満たさず、医師は最初からやり直す必要がある場合があります。
検査結果が有効であると医師が納得すると、その情報を使用して肺機能が正常か異常かを判断します。これには、最大のFEV1およびFVC値のみが使用されます。他のすべては無視されます。
異常な結果は、3つの可能な呼吸パターンの1つを示します。
- 邪魔
- 制限的
- 両方の組み合わせ
閉塞性疾患
閉塞性肺疾患は、肺への損傷と気道の狭窄により、肺の空気を完全に吐き出して空にすることが困難になる疾患です。閉塞性パターンは、COPDや喘息などの肺の状態で見られます。
気道が閉塞している場合、1秒間に吐き出すことができる空気の量(FEV1)は、あなたの年齢、身長、および体重に予想される量よりも少なくなります。
| FEV1の値 | 表示 |
|---|---|
| 80%以上 | 正常 |
| 60%から79% | 軽度の閉塞 |
| 40%から59% | 中程度の閉塞 |
| 40%未満 | 重度の閉塞 |
閉塞性疾患ではFEV1が低いため、FEV1とFVCの比率(FEV1 / FVC比率)も平均より低くなります。
拘束性疾患
拘束性の肺の問題は、肺に含まれる空気が少なすぎて、酸素を血液に移す機能が不十分であることを意味します。拘束性疾患は、ほとんどの場合、肺自体に凝りを引き起こす状態の結果です。
拘束性肺疾患は、胸部手術、肥満、脊柱側弯症(脊椎の異常な湾曲)、サルコイドーシス(炎症性疾患が組織に異常な成長を引き起こす)、および強皮症(瘢痕組織の異常な、誘発されない蓄積)と関連する場合があります。
制限的なパターンは次のように示されます。
- 低FVC
- 通常のFEV1 / FVC比(両方の値が比例して減少することを意味します)
閉塞性/拘束性疾患
COPD患者に嚢胞性線維症や喘息またはサルコイドーシスなどの肺疾患が1つ以上ある場合、閉塞性と制限性の両方の呼吸パターンの組み合わせが見られることがあります。
COPDがある場合、気管支拡張薬の使用後の肺活量測定テストの結果により、疾患の重症度と進行しているかどうかを確認できます。
気管支拡張薬を使用して2回目の肺活量測定テストを受け、値が12%以上改善した場合、医師は自信を持って喘息であると結論付けることができます。
どんな種類の喘息がありますか?ファローアップ
肺活量測定のテスト結果で確定診断を下せない場合や、閉塞性および/または拘束性の肺疾患が含まれているかどうかを判断できない場合、医師はプレチスモグラフィーなどの他のPFTを注文して、総肺活量を測定します。
確定診断が提供できる場合、次のステップは治療の選択肢に対処することであり、場合によっては、疾患を特徴づけて病期分類するために追加の検査を受けることになります。
これは特に、癌の場合に当てはまります。癌細胞の種類を特定するための肺生検、疾患の範囲と病期を決定するための画像検査、特定の免疫療法の適格性を確認するための遺伝子検査が必要になる場合があります。
他の肺疾患も同様の二次調査が必要な場合があります。
肺がんの診断方法ホームスパイロメトリー
家庭用肺活量測定ユニット(基本的には、臨床現場で使用されるタイプの縮小バージョン)は、医師の監督下にある特定の状況下で役立ちます。
家庭用機器を使用すると、定期的に呼吸パターンの傾向を定期的に監視して、医師に報告することができます。この情報は、医師が1回の通院で行うよりも正確に治療を微調整するのに役立ちます。
(肺機能の測定を提供しない、インセンティブ肺活量計と呼ばれるより単純なタイプの肺活量計があることに注意してください。これは、手術後に肺をきれいに保つのを助けるように設計された装置です。)
医師が自宅でのモニタリングを推奨する可能性のある条件の中には、次のものがあります。
- イランの2017年の研究は、肺移植手術後の合併症のモニタリングに家庭用肺活量測定法が使用される可能性があることを示唆しています。
- 2013年に発行された同様の研究 現代の臨床試験 家庭用肺活量測定法は、嚢胞性線維症の人々の肺機能の早期低下を検出するのに役立ち、早期治療、病気の軽減、肺機能の低下の遅延、生活の質の向上を可能にすることがわかりました。
不利な点として、家庭用肺活量測定装置の精度はブランドによって異なります。安価なものは正確性が低くなる傾向がありますが、推奨されるものは手ごろな価格になることがよくあります。あなたの医者はあなたの状態に最も適したユニットを推薦することができます。家庭用肺活量計は、少なくとも一部は、医学的に指示された場合、保険でカバーされることがあります。
一部の医師はまた、ユニットが定期的な医療訪問の代用として使用されるか、または任意の測定値に基づいて治療を変更するように人々を促すかもしれないことを心配しています。
医師が推奨する場合にのみ、家庭用肺活量計を使用してください。それを正しく使用する方法を理解し、結果の正確な報告とフォローアップの訪問のスケジュールに関する医師の指示に従ってください。
喘息の人のための家庭用パルスオキシメータベリーウェルからの一言
肺活量検査を受けた場合は、医師に調査結果、数値の意味、最後の訪問以降に値に変化があったかどうかを説明してもらいます。あなた自身を教育し、あなた自身の擁護者になることは、あなたの健康と治療の選択肢について情報に基づいた選択をするための最良の立場にあなたを置きます。