コンテンツ
大腸内視鏡検査は、大腸癌を疑う理由がある場合に大腸癌をスクリーニングするために行われる検査です。この検査により、疾患による死亡のリスクが大幅に減少しました。人が鎮静した後、結腸鏡と呼ばれる小さなテレビカメラを備えた照明付きの柔軟なチューブを直腸に挿入し、結腸に通して調べます癌、ポリープ、潰瘍などの証拠。異常が認められた場合は、大腸癌、前癌性ポリープ、または炎症性腸疾患などのその他の懸念の診断に役立つように、生検またはポリープの切除が行われることがあります。
テストの目的
大腸内視鏡検査は、がんやポリープの証拠を探すためのスクリーニング検査(大腸内視鏡検査のスクリーニング)として、または特定の問題が疑われる場合の診断検査(大腸内視鏡検査の診断)として行うことができます。
ふるい分け
前立腺がんのPSA検査など、いくつかのがんスクリーニング検査の利点については論争がありましたが、結腸内視鏡検査のスクリーニングは、人が結腸がんで死亡するリスクを減らすことが明らかに示されています。
大腸内視鏡検査は、がんのスクリーニング検査の中でも独特です。ほとんどのスクリーニング検査は、がんを早期に発見するために行われ、「早期発見」と呼ばれます。しかし、結腸鏡検査も予防に役割を果たす可能性があります。前癌性ポリープが発見され、癌性腫瘍に発展する前に除去された場合、結腸鏡検査も 防ぐ そもそも大腸がんの発生を防ぎます。
結腸癌を発症するリスクが平均的な人のために、一部の医療機関では、結果が最初は正常である場合、50歳以降は10年ごとにスクリーニング結腸鏡検査を推奨しています。あるいは、米国癌学会は、平均的なリスクのある人々について、45歳からスクリーニングを開始することを推奨しています。スクリーニングは、以下のような結腸癌の危険因子を持っている人のために、より若い年齢で(そしてより頻繁に)推奨されます:
- 病気の家族歴
- リンチ症候群や家族性大腸腺腫症などの遺伝性症候群
- 前癌性ポリープの歴史
- クローン病や潰瘍性大腸炎などの炎症性腸疾患(IBS)の病歴。 IBSでは、炎症のレベルを評価し、疾患が結腸に及ぼす影響を評価するために、結腸鏡検査を毎年定期的に行う必要がある場合があります。
診断
大腸がんの症状や徴候がある人には、大腸内視鏡検査の診断が推奨される場合があります:
- 直腸出血
- 排便習慣の変化
- 便の色や形の変化
- 排便後も排便する必要があるような感覚(テネスムス)
- 腹痛または膨満感
- 意図しない体重減少
- 原因不明の貧血
腫瘤または腸の変化は、がんの存在を示す可能性があり、診断を確認または否定するには、通常、生検が必要です。
大腸内視鏡検査でも検出できます:
- 結腸ポリープ:前癌性タイプと非前癌性タイプの両方
- 直腸出血の原因(存在する場合)
- 潰瘍
- 瘻孔:結腸と直腸の周りの皮膚などの体の他の領域との間の異常な通路は、クローン病などの状態で発生する可能性があります。
補完テスト
結腸鏡検査中に結腸の異常な領域または腫瘤が見つかった場合、結腸鏡の端にある特別なアタッチメントを使用して生検を行うことができます。ポリープが見つかった場合は、結腸鏡のワイヤーループアタッチメントを使用して除去できます(ポリペクトミー)。サンプルは、さらに検査するために実験室に送られます。
制限事項
およそ10%の人は、結腸鏡を結腸の最初(右結腸)まで挿入することはできません。この領域にはかなりの数の結腸がんが見つかります。これらの個人は、この領域を評価するために、繰り返し大腸内視鏡検査または仮想大腸内視鏡検査が必要になる場合があります。
同様のテスト
侵襲的である従来の大腸内視鏡検査とは異なり、仮想大腸内視鏡検査(CTコロノグラフィーとも呼ばれます)は、人が造影剤を飲んだ後のCTスキャンによる大腸の間接観察を伴います。仮想結腸鏡検査は5年ごとに推奨されますが、従来の手順では10年かかります。
結腸癌を発症する平均的なリスクのある人にとって、手順は同様の効果を提供しますが、仮想結腸鏡検査では、平坦な病変(固着病変)または小さな(6ミリメートル未満)ポリープを検出する可能性は低くなります。リスクが高い人大腸癌の場合、出血などの症状がある場合、または炎症性腸疾患がある場合は、従来の大腸内視鏡検査が推奨されるアプローチです。
従来の大腸内視鏡検査の明らかな利点の1つは、手技中に生検またはポリープの切除を行うことができることです。これらの病変のいずれかが仮想結腸鏡検査で検出された場合、従来の大腸内視鏡検査を行う必要がありますテストを同じ日に行うことができない場合を除いて、準備を繰り返す必要がある場合があります)。
その他のテスト
大腸内視鏡検査ほど効果的ではありませんが、他の検査は、結腸がんを早期の段階で検出するために長年にわたって評価されてきました。グアヤック塗抹検査(医師の直腸検査と組み合わせて)または便潜血検査(自宅で3回の別々の排便で行われる検査)は血液を検出することがあり、国立がん研究所によると、グアイア塗抹は有用なスクリーニング検査です1年から2年ごとに行われる場合。
バリウム浣腸も評価されていますが、大腸内視鏡検査よりもはるかに多くの癌を見逃しています。この手順では、バリウムを結腸に挿入した後にX線検査が行われます。
柔軟なS状結腸鏡検査も別のスクリーニングオプションですが、結腸鏡検査の有効性が高いため、その使用は減少しています。そのため、S状結腸鏡検査は、かなりの数の結腸癌およびポリープを見逃します。
リスクと禁忌
大腸内視鏡検査は、他の医療処置と同様に、潜在的なリスク(検査の準備に関連するもの、処置自体に関連するもの)のほか、検査を実施してはならない理由があります。
準備のリスク
大腸内視鏡検査を受けるには、すべての糞便を大腸から取り除く必要があります。これを行うための手順については、医師がアドバイスします(詳細は以下を参照)。
この努力の結果として、流体の過負荷(一部の下剤で摂取した大量の流体による)と電解質の不均衡(浣腸剤の使用による)が発生する可能性がありますが、これは主に鬱血性心不全などの病状を抱えている人にとっての懸念事項ですまたは腎臓病。
手順のリスク
大腸内視鏡検査手順自体の潜在的なリスクは次のとおりです。
- 出血-出血は1,000結腸内視鏡検査の約1か所で発生し、ポリープを切除すると発生する可能性が高くなります。ほとんどの場合、出血は何も治療せずに自然に解消します。
- 感染-結腸鏡検査後の感染はまれですが、結腸の準備が不十分な場合に発生する可能性が高くなります。
- 結腸穿孔-結腸の穿孔(結腸の裂傷)は、空気が結腸に注入されたとき、または器具が腸を穿孔した場合に発生する可能性があります。 2013年に発行された80,000件を超える結腸内視鏡に関する研究 胃腸病学の世界ジャーナル 穿孔率は0.06パーセントであることがわかりました。危険因子には、年齢の増加、手術時の入院中(集中治療)、腹痛の既往、およびクローン病が含まれていました。この研究では、生検またはポリープの切除を受けた人は、穿孔のリスクが増加していませんでした。
- ポリープ切除後症候群-ポリープ切除後症候群は、大腸内視鏡検査でおよそ1,000分の1に発生し、ポリープを切除し、電気凝固術(焼灼または焼灼)を使用してポリープの基部で出血を止める場合に最も一般的です。症状には、発熱、腹痛、白血球数の増加などがあります。
- 反応のリスク または鎮静に使用される麻酔薬に対するアレルギー
禁忌
大腸内視鏡検査に絶対的な禁忌はありませんが、手順の潜在的な利点をリスクと比較検討する必要がある特定の時期があります。 。
結腸鏡検査は、妊娠中にどうしても必要な場合(結腸がんが疑われる場合や結腸手術の代わりに結腸鏡検査を使用できる場合など)にのみ行うべきです。
テスト前
あなたがあなたの手順を設定するとき、あなたの医者はあなたに結腸鏡検査の利点と潜在的なリスク、あなたが持っているどんな症状、そしてあなたが結腸癌のために持っているどんな危険因子についても話します。過去に大腸内視鏡検査または他の大腸がんのスクリーニング検査を受けたことがある場合、医師が検査を別のクリニックまたは病院で行ったかどうかを記録するように依頼します。彼女はまた、定期的な大腸内視鏡検査を行うことの重要性についてあなたに話し、あなたが手順について持っている恐れや懸念を減らすように努めます。質問がある場合は、必ず質問してください。
タイミング
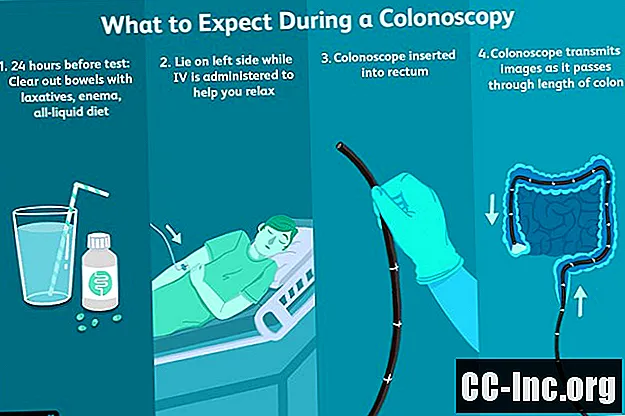
大腸内視鏡検査の手順自体に必要な平均時間は約30分ですが、このテストを計画するときは、全体像を考慮することが重要です。これは、手順の数日前に開始する必要がある準備手順と回復時間を必要とするためです。 。
テストの日に到着したら、看護師がIVを行い、手順と麻酔について話す時間を必要とします。手順の後、人々は完全に警戒し、出発する準備ができるまで、さまざまな時間を費やすことができます。
ロケーション
大腸内視鏡検査は、外来の内視鏡センターまたは病院で行われます。これらの場所は、麻酔を受けている間あなたを監視するために装備されており、起こり得る緊急事態を処理する準備ができています。
結腸の準備
大腸内視鏡検査で腸からすべての糞便を取り除くための準備は、多くの場合、手順の中で最も困難な部分と見なされます。準備には時間がかかる場合があり、やり過ぎのように感じることもありますが、各手順を慎重に実行することが重要です。結腸の準備が不十分なために結腸内視鏡検査のスケジュールが変更されることは珍しくありません。これは結果に影響を与える可能性があるためです。残念ながら、これは準備を最初からやり直す必要があることを意味します。
ほとんどの場合、下剤と浣腸剤を組み合わせて大腸を洗浄します。下剤は、大腸からの便の通過を刺激することにより(下痢を引き起こすことにより)作用し、錠剤または液体のいずれかの形態で使用され得る。これらの準備の中には、1ガロンの水を飲む必要があるものもあり、心不全や腎臓病の病歴のある人は、最善の方法について医師に相談する必要があります。高齢者や腎臓病などの病状のある人は、ポリエチレングリコールを含む製剤がリン酸ナトリウム溶液を含む製剤よりも安全な場合があります。
浣腸は、肛門から結腸に溶液を挿入し、その溶液を一定期間保持してから、便を通過させることです。
手術の前日はバスルームに簡単にアクセスできるように計画してください。
飲食
大腸内視鏡検査の3日前から1週間後までは、ポップコーン、種子とナッツ、生の果物と野菜、穀物、ジャガイモの皮など、特定の食品を避けるようにアドバイスされます。これらの食品は、結腸のひだに付着する可能性があり、適切な結腸の準備を妨げるだけでなく、処置中に結腸鏡に吸い込まれ、器具を詰まらせる可能性があります。
手順の1〜2日前に、通常は透明な流動食をお勧めします。透明な液体の食事には、水、ブロス、透明なジュース(リンゴジュースまたは透明なブドウジュース)、ゼラチン、プレーンコーヒー(クリームなし)、またはスポーツドリンクが含まれます。
朝に大腸内視鏡検査を受ける場合、医師は通常、深夜以降は何も食べたり飲んだりしないことをお勧めします。服用する必要がある薬がある場合は、一口の水でこれらを服用できる場合があります。
薬
大腸内視鏡検査の前に、継続する必要がある薬や中止する必要がある薬について、医師が話します。抗凝血剤を使用している場合は、手技の前にこれらを中止することが理想的ですが、これらの薬の利点が出血のリスクを上回ることがあります。これらの薬には以下が含まれます:
- Eliquis(apixaban)、Xarelto(rivaraxoban)、Coumadin(warfarin)、Fragmin(dalteparin)、Pradaxa(dabigatran)、およびLovenox(enoxaparin)などの抗凝固剤
- Plavix(クロピドグレル)、Effient(プラスグレル)、Pletal(シロスタゾール)などの抗血小板薬
ほとんどの医師は、大腸内視鏡検査の1週間前から2週間前までは、アスピリンやAdvil(イブプロフェン)などの非ステロイド性抗炎症薬の使用を避けることを推奨しています。また、心臓病やアスピリンを服用している場合は、医師に相談してください心臓発作のリスク。
いくつかのビタミンや栄養補助食品も出血時間を増やす可能性があります。処方薬だけでなく、服用しているその他の準備についても必ず医師と話し合ってください。
なにを着ればいい
手技の前にガウンに着替えることになりますが、特にウエストラインの周りにゆったりとした快適な服を着ることで、手技の快適性を高めることができます。ジュエリーは家に置いておくことをお勧めします。
費用と健康保険
健康保険会社は、ガイドラインに従って注文された大腸内視鏡検査のスクリーニングをカバーする必要があります。ただし、医師が早い時期に大腸内視鏡検査を勧める場合、または病状が原因で頻繁に大腸内視鏡検査を勧める場合は、事前の承認が必要になる場合があります。
大腸内視鏡検査の平均費用は3,000ドルより少し高く、5,000ドルにもなることがあります。
州のプログラム、地域のプログラム、大腸癌アライアンスが提供するブルーホープファイナンシャルアシスタンスなどの非営利組織が提供する支援を含む、無保険または保険不足の大腸内視鏡検査のオプションがいくつかあります。組織ColonoscopyAssistは、個人が低コストの大腸内視鏡検査を1,075ドルで見つけることができる結腸癌スクリーニングプログラムです。
持っていくもの
試験当日、記入を求められた用紙と保険証を持参してください。また、処置の前に雑誌や本を持ってくるのも役立ちます。麻酔の影響で試験後の運転ができなくなりますので、運転手(または交通手段の手配)をお願いしております。
テスト中
内視鏡検査室に戻ると、胃腸科医または結腸直腸外科医である、手順を実行する看護師と医師が付き添います。
事前テスト
看護師はあなたの情報を確認し、処置の数時間前に何も食べていないことを確認し、あなたが抱えている懸念について話します。すべての衣服を脱いでガウンに着替えた後、彼女はあなたの腕に点滴ラインを置きます。それを通して、手順の間にあなたを落ち着かせる薬が投与されます。彼女はまた、胸部に心電計(EKG)記録パッチを適用して心拍を監視し、パルスオキシメータを指に置いて血液中の酸素レベルを監視します。
テスト全体
テストが始まると、看護師がテーブルの上で横になり、快適であることを確認します。リラックスするために鎮静薬が投与されます。この監視された麻酔ケアは、「トワイライトスリープ」とも呼ばれ、全身麻酔とは異なります。多くの人がこの手順で眠っていますが、ときどき覚醒することがあります。とはいえ、あなたはとてもリラックスできるでしょう。
十分に鎮静状態になると、医師は結腸鏡を直腸に挿入し、スコープを結腸に上向きに通し始めます。より明確な視界を得るために、結腸鏡を通していくらかの空気がポンプで送られ、腸の通路が開かれることもあります。
異常な領域が認められた場合、大腸内視鏡の特別なツールを介して生検が行われます。同様に、1つまたは複数のポリープが見つかった場合は、スコープに特別なワイヤーループを付けて除去できます。手順が完了すると、医師は結腸鏡を取り外します。
事後テスト
手順が完了すると、内視鏡検査室または回復室で観察されます。手順の直後に目が覚めるか、しばらく眠くなっている可能性があります。夕暮れの睡眠に使用される薬のため、ほとんどの人はテストを覚えていません。
警告が出ると、IVは削除され、看護師はあなたと運転をした仲間(もし持っていれば)に話しかけます。多くの場合、起きてから帰宅するまでの間に、クラッカーやジュースなどの食べ物が提供されます。
収集されたサンプルは、評価のために病理医に送られます。
テスト後
最初の24時間は眠気を感じることがあります。この間、機械を運転したり操作したりしないでください。記憶に対する麻酔の一時的な影響のため、この間、人々は重要な決定をしないことをお勧めします。
テスト後の数日間は、激しい運動や重い仕事を避ける必要がありますが、上記の考慮事項を念頭に置いておくと、ほとんどの通常の日常的な活動を再開できます。あなたはあなたの通常の食事療法を再開することができます。
副作用の管理
腹部のけいれんを経験する可能性があるため、バスルームの近くにいたくなるでしょう。多くの場合、ガスを通過させるとけいれんが改善します。 IVが置かれた場所に軽い痛みがあることに気付くかもしれません。この領域にウォームパックを配置すると、不快感を和らげるのに役立ちます。
いつ医師に連絡するか
中程度から重度の直腸出血が発生した場合(特にポリープを切除した場合は、多少の斑点が正常)、失神またはめまい、息切れ、または胸の痛みや動悸を感じた場合は、すぐに医師に連絡してください。また、脚の腫れ、吐き気、嘔吐、軽度の腹痛やけいれん、発熱、悪寒などが発生した場合、または何かがおかしいと感じた場合は、医師に連絡する必要があります。
特に、腹痛(しばしば激しい)、発熱と悪寒、および/または悪心と嘔吐は、穿孔の症状である可能性があります。穿孔は、手順の直後または最中に記録される場合がありますが、最大1週間後に発見されない場合があります。治療には、単に腸を休ませることが含まれますが、内視鏡による修復(大腸内視鏡検査による修復)または手術(特に大きな穿孔を伴う)が含まれる場合があります。
ポリープ切除後症候群の症状には、発熱、腹痛、白血球数の増加などがあり、穿孔と間違われやすい。治療には静脈内輸液と抗生物質が含まれますが、まれに(火傷が結腸の全層に及ぶ場合)、組織の破壊により穿孔が遅れることがあります。
リスクを考えると、これらの症状を無視しないことが重要です。
結果の解釈
一部の医師は、処置後に結果について話しますが、他の医師は、レポートのコピーを主治医に送信し、主治医が情報を共有します。テストを行っている医師があなたの結果について話している場合でも、多くの人が手順に従ってうんざりしているので、あなたはあなたの理解を確認するためにあなたの主治医に話しかけるべきです。
数日以内に結果が得られない場合は、必ず医師に連絡してください。何も聞こえない場合でも、結果が正常であると思い込まないでください。
検査結果が陽性か陰性か、また陽性の場合は、潰瘍(開放性潰瘍)の存在、炎症の領域、瘻孔、ポリープ、がんなどの所見を医師が知らせます。
ポリープが発見されて取り除かれた場合、または別の領域が生検された場合、病理医は異常を調べて、それが癌性であるかどうか、またはポリープの場合はどのタイプのポリープが見つかったか、それが前癌性かどうか。これらの結果は数日間利用できない場合があります。
ファローアップ
大腸内視鏡検査が完全に正常である場合 結腸癌を発症する平均的なリスクがある場合、通常10年以内にフォローアップ検査が推奨されます。ポリープの病歴がある場合は、代わりに5年以内に診察を受ける必要があります。ただし、結腸に便が残っているために検査が完了しなかった場合は、1年後の経過観察をお勧めします。大腸がんまたは大腸疾患の他の危険因子を持っている人のために、さらに早いチェックが勧められるかもしれません。
テストが異常な場合、フォローアップはテストの結果によって異なります。前癌性ポリープが発見されて除去された場合、5年間で再検査が推奨されることがよくありますが、ポリープの直径が1センチ(約0.5インチ)より大きい場合は、早期に繰り返す必要があります。 3つ以上のポリープが見つかった場合または、ポリープが高リスクであると見なされた場合(すべての前癌性ポリープが同じであるとは限りません)。
結腸癌の証拠が見つかった場合、結腸癌をさらに診断および病期分類するための検査が行われ、適切な治療法が決定されます。
大腸内視鏡検査中にも他の病状が見られることがあり、フォローアップとさらなる検査は特定の状態に依存します。
ベリーウェルからの一言
大腸内視鏡検査を受けることは誰もが「楽しい」と考えるものではないのは事実です。ただし、これは非常に役立つ診断テストです。それがなければ、より多くの人々が大腸癌を発症するか、大腸癌で死亡するでしょう。さらに、他の消化器疾患の人々は正確な診断や効果的な治療を受けることができない可能性があります。大腸内視鏡検査は、推奨される場合に間違いなく行う価値のある検査です。ほとんどの人はそれがどれほど簡単であるかに驚いており、結腸癌のスクリーニングに使用した場合、10年間繰り返す必要はないかもしれません。