
コンテンツ
膵臓がんを診断するために医師が見る情報にはいくつかあります。画像検査には、特別な種類の腹部CTスキャン、超音波内視鏡、MRI、またはERCPが含まれる場合があります。血液検査では、黄疸の原因や腫瘍マーカーを探すことができます。一方、病歴は、身体検査とともに危険因子に焦点を当てていますも重要です。他の所見に応じて、生検が必要な場合と必要でない場合があります。診断後、病期に最も適した治療法を決定するために病期分類が行われます。誰もが膵臓癌の潜在的な警告の兆候と症状に気づくべきであり、そうすれば彼らはできるだけ早く医学的評価を求めることができます。リスク要因に基づいてスクリーニングが推奨される場合があります。
American Gastroenterological Associationは、疾患の第1度の家族歴と特定の遺伝性疾患および変異を有する患者を含め、「ハイリスク」であると見なされる患者に膵臓がんのスクリーニングを行うことを推奨しています。スクリーニングには、遺伝子検査、カウンセリングが含まれ、家族性発症より少なくとも50歳または10歳若い人を対象に実施する必要があります。
ラボとテスト
可能性のある膵臓癌の評価は通常、慎重な病歴と身体診察から始まります。かかりつけの医師は、病気の家族歴など、あなたが持つかもしれない危険因子について質問し、症状について尋ねます。その後、黄疸の形跡がないか皮膚と目を見て身体検査を行います。肝臓の腫瘤や腫大の可能性、または腹水の証拠(腹部に液体がたまる)がないか腹部を検査し、記録をチェックして体重が減ったかどうかを確認します。
膵臓がんの血液検査の異常はかなり非特異的ですが、画像検査と組み合わせると診断に役立つことがあります。テストには以下が含まれます:
- 時々増加する肝機能検査
- 全血球計算(CBC)、特に血小板数の増加(血小板増加)を探す
- ビリルビンテスト。ビリルビンにはさまざまな種類があり、検査された特定の種類に基づいて、医師はあなたが持っている黄疸の原因について手がかりを得ることができます。閉塞性黄疸(膵腫瘍が総胆管を押すため)により、抱合ビリルビンと総ビリルビンの両方に上昇があります。
膵臓癌患者の最大80%がインスリン抵抗性または糖尿病を発症するため、血糖値はしばしば上昇します。
膵炎としても知られる、炎症を起こした膵臓の突然の症例に苦しむ人は、膵臓癌を発症するリスクが高くなります。突発性膵炎の個人は、スクリーニング検査で血清アミラーゼと血清リパーゼの上昇を示します。
腫瘍マーカー
腫瘍マーカーは、癌細胞によって分泌されるタンパク質または他の因子であり、とりわけ血液検査を介して検出することができます。ある研究によると、腫瘍マーカーの癌胎児性抗原(CEA)は、疾患と診断された人のおよそ半分で上昇しています。CEAは、他のいくつかのタイプの状態でも上昇しています。 CA 19-9レベルがテストされる場合がありますが、それらは常に上昇しているわけではなく、レベルの上昇は他の医学的状態を示すこともあるため、これは作る 膵がんの診断。しかし、この結果は、膵腫瘍を外科的に切除できるかどうかを判断し、治療の経過をたどるのに役立ちます。
癌胎児性抗原(CEA)血液検査とは何ですか?
神経内分泌腫瘍の血液検査
特定の血液検査は、神経内分泌腫瘍と呼ばれるまれな種類の膵臓がんの診断にも役立ちます。消化酵素を作る細胞で構成されるほとんどの膵臓腫瘍とは異なり、これらの腫瘍には、インスリン、グルカゴン、ソマトスタチンなどのホルモンを作る内分泌細胞が含まれます。これらのホルモンのレベルを測定したり、他のいくつかの血液検査を行ったりすると、これらの腫瘍の診断に役立ちます。
膵がん医師ディスカッションガイド
次の医師の予約のための印刷可能なガイドを入手して、適切な質問をしてください。

イメージング
画像検査は通常、膵臓の腫瘤の存在を確認または反駁する主要な方法です。オプションには次のものがあります。
CTスキャン
コンピューター断層撮影(CT)は、X線を使用して体の領域の断面を作成し、多くの場合診断の中心となります。医師が特に膵臓癌を疑う場合、多相ヘリカルCTと呼ばれる特別なタイプのCTスキャンスキャンまたは膵臓プロトコルCTスキャンがしばしば推奨されます。
CTスキャンは、腫瘍の特徴(膵臓のサイズと位置の特定)と、リンパ節または他の領域への転移の証拠を探すために役立ちます。 CTは、がんが上腸間膜動脈に転移しているかどうかを判断する上で、内視鏡超音波検査よりも効果的である可能性があります(治療の選択において重要)。
CTスキャンを受けるときに何を期待するか内視鏡超音波(EUS)
超音波は、音波を使用して体内の画像を作成します。腸内ガスが膵臓の視覚化を困難にする可能性があるため、医師が膵臓癌を疑う場合、従来の(経皮)超音波検査は通常行われません。しかし、それは他の腹部の問題を探すときに役立つかもしれません。
内視鏡超音波は、診断を行う上で貴重な手順です。内視鏡検査を介して行われる、超音波プローブの先端にあるフレキシブルチューブが口から挿入され、胃または小腸にねじ込まれるため、スキャンを内側から行うことができます。
これらの領域は膵臓に非常に近いため、この検査により医師は臓器を非常によく見ることができます。
薬(意識鎮静)の使用により、人々は通常、手順に十分耐えます。腫瘍のサイズと範囲を評価するための検査はCTよりも正確かもしれませんが、腫瘍の遠くの広がり(転移)の発見や、腫瘍が血管に関係しているかどうかを判断するのは得意ではありません。
内視鏡的逆行性胆道膵管造影(ERCP)
内視鏡的逆行性胆道膵管造影法(ERCP)は、内視鏡検査とX線を使用して胆管を可視化する検査です。 ERCPは、膵臓癌を見つけるための感度の高いテストになる可能性がありますが、膵炎などの他の問題と疾患を区別するのにそれほど正確ではありません。上記のテストの一部と同様に、これも侵襲的な手順です。
MRI
磁気共鳴画像法(MRI)は、X線ではなく磁石を使用して内部構造の画像を作成します。 MRIは膵臓癌のCTよりも使用頻度は低いですが、特定の状況で使用される場合があります。 CTと同様に、MR胆管膵管造影(MRCP)を含むMRIには特別な種類があります。上記のテストほど研究されていないため、他の研究に基づいて診断が不明確な人、またはCTに使用される造影剤にアレルギーがある人に主に使用されます。
オクトレオスキャン
膵臓の神経内分泌腫瘍が疑われる場合は、オクトレオスキャンまたはソマトスタチン受容体シンチグラフィー(SRC)と呼ばれる検査が行われることがあります。オクトレオスキャンでは、放射性タンパク質(トレーサーと呼ばれます)が静脈に注入されます。神経内分泌腫瘍が存在する場合、トレーサーは腫瘍内の細胞に結合します。数時間後、スキャン(シンチグラフィー)が行われ、放出されている放射線が検出されます(神経内分泌腫瘍が存在する場合は点灯します)。
ペットスキャン
PETスキャンは、しばしばCT(PET / CT)と組み合わせて行われる場合がありますが、膵臓がんでは他のがんと比べて使用頻度がはるかに低くなります。このテストでは、少量の放射性糖が静脈に注入されますスキャンは、砂糖が細胞に吸収される時間が経過した後に行われます。正常な細胞や瘢痕組織の領域とは対照的に、がん細胞などの活発に成長している細胞は「明るく」なります。
生検
ほとんどの場合、診断を確認し、腫瘍の分子特性を確認するために、組織のサンプル(生検)が必要です。特定のケースでは、生検なしで手術を行うことができます。
細針生検(細い針を腹部の皮膚から膵臓に向けて組織のサンプルを採取する手順)は、超音波またはCTによるガイダンスを使用して最も頻繁に行われます。
このタイプの生検が腫瘍を「播種」したり、針が挿入された線に沿ってがんが広がる可能性があるという懸念があります。
播種の頻度は不明ですが、2017年の研究によると、内視鏡による超音波ガイド下の細針吸引による播種の症例報告数は急速に増加しています。
生検は主に手術が行われるかどうかを確認するために行われるため(長期生存を改善する唯一の治療法)、これは医師に相談する価値のある懸念事項です。
代替アプローチとして、特に腫瘍を切除できる(切除可能な)場合は、腹腔鏡検査が使用されます。腹腔鏡検査では、腹部にいくつかの小さな切開を入れ、細い器具を挿入して生検を行います。この手順では、腫瘍が実際に手術不能である手術候補者の最大20%を特定できます。一部の医師は、(不必要な大規模な手術を避けるために)手術を受ける予定のある人にこのタイプの腹腔鏡検査を利用することを推奨しています。
鑑別診断
膵臓癌の症状を模倣したり、血液検査や画像検査で同様の所見をもたらす可能性のある多くの状態があります。医師は診断を下す前に次のことを除外するように働きます:
- 胆管狭窄、胆管の異常な狭窄。胆石またはそれらを取り除く手術が原因の場合もありますが、膵臓がんが原因の場合もあります。
- 膵臓の炎症である急性または慢性膵炎は、同様の症状を引き起こす可能性がありますが、腫瘤にはなりません。膵臓がんと診断された人の7%から14%は、急性膵炎も発症しています。
- 胆管内の胆管結石は閉塞性黄疸の症状を引き起こす可能性があり、しばしば超音波で見ることができます。胆管狭窄と同様に、しかし、それらは存在する可能性があります に加えて 膵臓癌。
- 膨大部癌
- 胆嚢がんは膵臓がんと非常によく似ていますが、CTまたはMRIで区別できる場合があります。
- 胆石(胆石症)
- 胃潰瘍または十二指腸潰瘍
- 腹部大動脈瘤
- 膵リンパ腫
- 胃リンパ腫
- 肝臓がん
- 胆管がん
演出
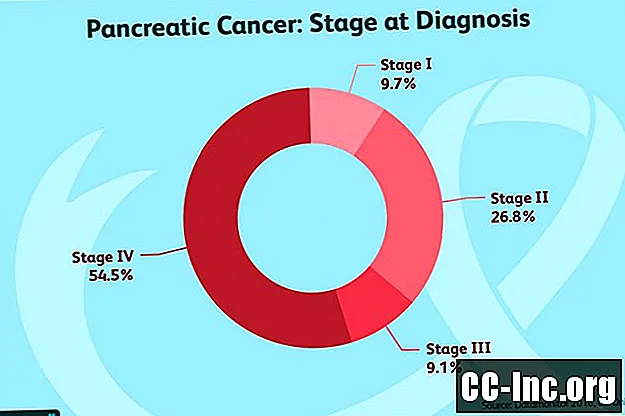
膵臓がんの病期を決定することは、がんを外科的に切除できるかどうかを判断する際に非常に重要です。病期分類が不正確な場合、不要な手術につながる可能性があります。病期分類は、疾患の予後の推定にも役立ちます。
TNMステージング
医師はTNM病期分類と呼ばれるシステムを使用して腫瘍の病期を決定します。これは最初は非常に混乱する可能性がありますが、これらの文字が何を意味するかを知っていれば、はるかに理解しやすくなります。
T 腫瘍の略です。腫瘍には、腫瘍のサイズ、および腫瘍が浸潤した可能性のある他の構造に基づいて、T1からT4までの番号が付けられます。原発腫瘍について:
- T1: 膵臓に限局し、2cm未満の腫瘍。
- T2: 膵臓に限局し、2cm以上の腫瘍。
- T3: 腫瘍は膵臓を超えて(十二指腸、胆管、または腸間膜静脈まで)広がりますが、腹腔軸や上腸間膜動脈は関与していません。
- T4: 腫瘍には腹腔動脈または上腸間膜動脈が含まれます。
N リンパ節の略です。 N0は、腫瘍がどのリンパ節にも転移していないことを意味します。つまり、所属リンパ節の病変はありません。 N1は、腫瘍が近くのリンパ節に転移していることを意味します。つまり、所属リンパ節はがんに陽性です。
M 転移の略です。腫瘍が拡がっていない場合、それはM0と表現され、遠隔転移がないことを意味します。それが(膵臓を超えて)離れた領域に広がっている場合、それはM1と呼ばれます。
TNMに基づいて、腫瘍には0から4の段階が与えられます。サブステージもあります。
- ステージ0: 0期は上皮内がんとも呼ばれ、基底膜と呼ばれるものをまだ超えていないがんを指します。これらの腫瘍は侵襲性ではなく(後続の段階は侵襲性ですが)、理論的には完全に治癒するはずです。
- ステージ1: ステージ1(T1またはT2、N0、M0)の膵臓がんは膵臓に限局し、直径は4 cm(約2インチ)未満です。
- ステージ2: ステージ2の腫瘍(T3、N0、M0またはT1-3、N1、M0のいずれか)は、膵臓を超えて(腹腔軸または上腸間膜動脈を介さずに)広がり、リンパ節に転移していないか、膵臓に限局しているが 持ってる リンパ節に広がる。
- ステージ3: ステージ3の腫瘍(T4、任意のN、M0)は膵臓を超えて広がり、腹腔動脈または上腸間膜動脈のいずれかが関与しています。それらはリンパ節に広がっていてもいなくてもかまいませんが、体の離れた領域には広がっていません。
- ステージ4: ステージ4の腫瘍(T型、N型、M1型)はどのようなサイズでもかまいません。それらはリンパ節に広がっていてもいなくても、肝臓、腹膜(腹腔を覆う膜)、骨、または肺などの遠隔部位に広がっています。