
コンテンツ
あなたが甲状腺の問題を抱えて疲労に苦しんでいる多くの人々の一人であるなら、鉄欠乏症は非常に悪いことです。これは、甲状腺機能低下症(甲状腺機能低下)の人々に特に当てはまりますが、甲状腺機能亢進症(甲状腺機能亢進症)でも発生する可能性があります。通常、簡単な血液検査で状態を診断できます。甲状腺疾患の適切な管理とともに、鉄の補給と食事の変更は、通常、関連する症状を解決するために必要なすべてです。
甲状腺機能低下症
甲状腺機能低下症では、甲状腺ホルモンの供給が減少すると骨髄の活動が抑制され、赤血球の生成が減少し、貧血の発症が始まります。 2012年に発表された調査によると 内分泌ジャーナル、 一般人口の29%と比較して、明白な(症候性)甲状腺機能低下症の人の43%までが貧血です。絶え間ない疲労は貧血の中心的な特徴の1つです。
興味深いことに、2017年に発表された研究でも、鉄欠乏症が甲状腺機能低下症の発症に寄与している可能性があることが示唆されています。実際、鉄分の欠乏は、鉄欠乏性貧血と呼ばれる特定の形の貧血を引き起こす可能性があります。
鉄、赤血球、TSHの相互関係は、甲状腺の正常な機能を妨害することにより、甲状腺機能低下症の一因となる可能性があります。
貧血のない鉄欠乏症
レボチロキシンなどのホルモン補充薬が正常なTSHレベルを回復することで貧血を緩和できると長い間考えられていましたが、2015年国際甲状腺会議で発表された研究では、そうではない可能性があると示唆されています。
研究によると、レボチロキシン療法を受けている人の30%から50%は、治療にもかかわらず貧血の証拠がなく、継続的な疲労を経験しています。
糖尿病、B12ビタミン欠乏症、セリアック病、高カルシウム血症、ビタミンD欠乏症を原因として除外した後、貧血に関係なく、鉄欠乏症が原因であると科学者たちは最終的に結論付けました。ほとんどの場合、欠陥は診断前の不十分な鉄摂取に起因していた。
甲状腺機能亢進症
鉄を体内に貯蔵するタンパク質であるフェリチンは、甲状腺機能亢進症の人に特徴的に上昇します。甲状腺が過剰な量のTSHによって過剰刺激されると、大量のフェリチンが生成されます。
鉄の貯蔵量を増やすことで貧血を予防できると考えるのは当然のことですが、その逆の場合もよくあります。実際、フェリチンの過剰産生は、実際に鉄の代謝を抑制する炎症反応を引き起こすようです。
これは、貧血、好中球減少症(低好中球)、血小板減少症(低血小板)、および白血球数の増加または減少に関連する甲状腺機能亢進症の原因であるグレーブス病で特に見られます。
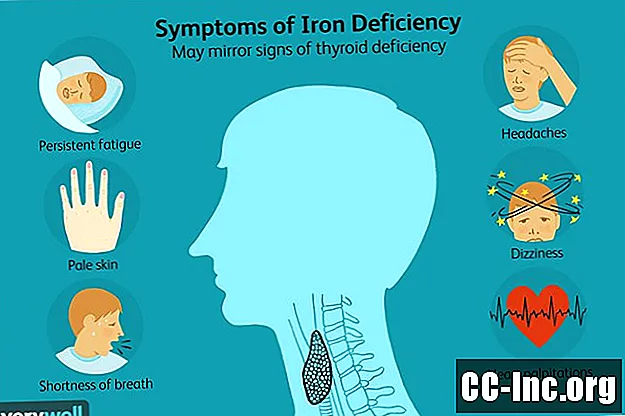
鉄欠乏症の症状
鉄欠乏症は、赤血球の大幅な減少を伴います。赤血球は、担体分子ヘモグロビンとともに、体全体に酸素を分配し、除去のために二酸化炭素を肺に戻します。
鉄欠乏症の症状は、甲状腺疾患の症状とよく似ているか、一致することがあります。彼らは以下を含みます:
- 持続的な疲労
- 薄い肌
- 呼吸困難
- 頭痛
- めまい
- 動悸
- 乾燥肌
- もろい髪と脱毛
- 舌や口の腫れや痛み
- むずむず脚
- もろいまたは隆起した爪
甲状腺疾患の多くはすでにこのリストの症状に精通しているため、患者は他の原因ではなく、自分の状態まで何を経験しているのかをチョークする可能性があるため、低鉄レベルは見落とされがちです。
診断
血清フェリチン検査は、体内の鉄の貯蔵量を測定します。男性の正常範囲は、ミリリットルあたり40〜300ナノグラム(ng / mL)で、女性の場合は20〜200 ng / mLです。他のラボテストとは異なり、採血前に断食する必要はありません。
結果が参照範囲を下回っている場合、鉄欠乏症は確実に診断できます。結果が高い場合は、甲状腺機能亢進症の診断を固めるのに役立ちます。
甲状腺機能亢進症は、フェリチンレベルの増加によって明らかになる鉄代謝を妨げることがありますが、この問題は、甲状腺機能亢進症が適切に治療され、追加の評価や治療を必要としないときに解決します。血清フェリチンは、全血球計算(CBC)の通常の部分ではなく、医師の指示が必要です。これは複雑なテストではなく、ポケットから支払う場合、25ドルから50ドルの費用がかかる傾向があります。テスト結果は、ラボによっては通常2日以内に届きます。
処理
鉄欠乏症の治療は、主に症状の重症度と血清フェリチン検査の結果に基づいています。経口補給や鉄分の多い食事が含まれる場合があります。
鉄補給
甲状腺疾患のある人の鉄欠乏症を治療するために、通常、1日2回の鉄サプリメントが処方されます。軽度の貧血の場合、推奨用量は1日2回60ミリグラムで、総用量は120ミリグラムです。
30〜60日後、血清フェリチン検査を実施して、鉄濃度が正常化したかどうかを確認する必要があります。治療は最長4か月間継続でき、レベルが正常化し始めると徐々に減量されます。
ホルモン補充療法を行っている場合、鉄サプリメントはレボチロキシンの少なくとも3〜4時間前または後に服用する必要があります。それらを一緒に服用すると、甲状腺補充薬の吸収が妨げられます。
特にビーガンやベジタリアンの場合は、ビタミンCを含む鉄サプリメントの摂取を検討してください。これは、多くの植物性食品に鉄に結合して腸での吸収を防ぐフィチン酸塩が含まれているためです。鉄はビタミンCとの親和性が高く、それに結合することで容易に吸収され、血中の鉄のバイオアベイラビリティが向上します。ビタミンB-6、B-12、葉酸、銅も同様の効果があります。
鉄分サプリメントは、便秘、嘔吐、下痢、または便の黒化などの副作用を引き起こす可能性があります。Floradixと呼ばれる液体鉄製剤は、タブレットで胃の不調を経験する人には、より許容されます。
医師が推奨する量を超えて、鉄、ビタミンC、またはその他のミネラルやビタミンを大量に服用しないでください。そうすることは、特に20ミリグラム/キログラム/日(mg / kg /日)を超える投与量で、鉄毒性につながる可能性があります。同様に、ビタミンCの乱用は下痢や吐き気を引き起こす可能性があります。
食物鉄源
鉄の最高の供給源は、赤身肉と内臓肉(肝臓やもつなど)です。食事に追加できる他の鉄分が豊富な食品には、次のものがあります:
- 豚肉
- 家禽
- 軟体動物(カキ、ムール貝、アサリなど)
- 卵
- ヒヨコマメ
- カボチャの種とゴマ
- レンズ豆
- ドライフルーツ(レーズン、アプリコット、プルーンなど)
- 鉄分強化パン、パスタ、シリアル
また、鉄分の吸収を妨げる可能性がある、カフェインやカルシウムが豊富な食品の摂取量を制限するように注意する必要があります。