
コンテンツ
炎症性腸疾患(IBD)を患っている人は、腸管外症状(またはEIM)と呼ばれる他の疾患または状態を発症することもあります。皮膚の状態はIBDの人々にかなり一般的であり、一般集団とIBDの人々の両方で頻繁に発生する傾向があるものは乾癬です。多くの人は乾癬を発疹と考えているかもしれませんが、それは実際には全身状態であり、クローン病と同じ炎症経路を共有している可能性があります。 2つの状態は免疫系の機能の問題によって引き起こされる可能性があるため、同じ薬のいくつかで治療されることがよくあります。乾癬を併発しているIBD患者の場合、治療法を選択する際に両方の状態が要因となる可能性があります。乾癬の有効な治療法はすでにさまざまに利用可能であり、現在、さらに多くの治療法が開発されています。乾癬とIBDの両方を抱えている人は、IBD患者の経験があり、胃腸科専門医と密接に連携する皮膚科医にケアを求めたいと思うでしょう。
乾癬とは?
乾癬は、皮膚に隆起した鱗状の発疹を引き起こす全身性疾患です。発疹は体のどの部分にも現れることがありますが、ほとんどの場合、肘、膝、頭皮に現れますが、脚、爪、体幹にも見られます。乾癬の最も一般的なタイプはプラーク乾癬と呼ばれ、プラークはかゆみや灼熱感を引き起こす可能性があります。乾癬は再発と寛解の期間を経ます。ほとんどの場合、乾癬は局所クリームで治療されます。
この写真には、一部の人々がグラフィックや不快を感じるコンテンツが含まれています。
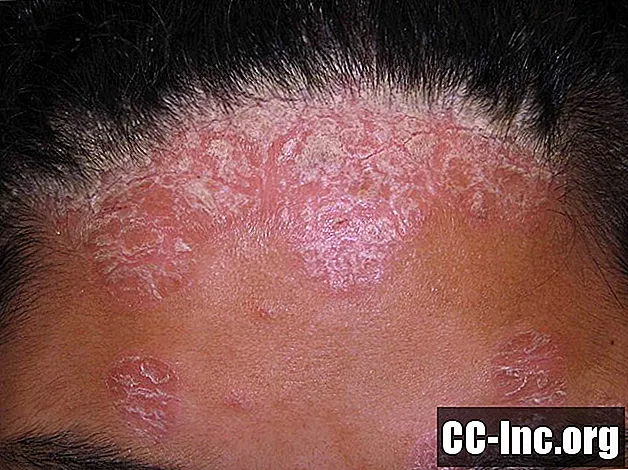
IBDの人々の乾癬はどのくらい一般的ですか?
IBDは免疫介在性の状態と見なされます。免疫介在性疾患のある人が別の疾患を発症することは珍しくありません。 IBDと乾癬はどちらも原因不明の疾患(特発性疾患と呼ばれます)であり、炎症を引き起こします。
近年、研究者たちは、IBDと乾癬性疾患との関連についてさらに明らかにしています。一般集団における乾癬は、約2%から3%でしか実行されませんが、IBDを持つ人々の場合、乾癬は高くなる傾向があります。研究によると、クローン病と潰瘍性大腸炎の人は約13%の割合で乾癬を発症する可能性があります。
一般的な炎症経路
研究者がIBDと乾癬の炎症経路についてより多くを発見するにつれて、2つの疾患の間のいくつかの重複が明らかにされています。クローン病と乾癬はどちらもTh1が介在する状態と考えられています。 Th1は、寄生虫、細菌、ウイルスなどの異物が体に侵入したときに炎症反応を起こすヘルパー細胞です。潰瘍性大腸炎は、Th2のような病態と考えられています。 Th2細胞は、細菌、アレルギー反応、または毒素が存在すると活性化されます。これらのT細胞の役割は、IBDおよび乾癬の発症に関してよりよく理解されているため、これらの疾患に対するより効果的な治療法の創出につながる可能性があります。
乾癬はIBDを発症するリスクを高めますか?
乾癬と診断された人のIBDのリスクを調べた研究はわずかです。彼らは相反する結果を示しています:乾癬を持っている人のIBDのリスクの増加を示している人もいれば、反対の人もいます。さらに、これらの研究で使用された方法には欠点がないわけではなく、結論を支持することがより困難になっています。
ある大規模なメタアナリシスでは、乾癬とIBDの間に「有意な」関連があることが示されました。乾癬の患者は、クローン病と潰瘍性大腸炎を発症するリスクが高かったです。クローン病のリスクは潰瘍性大腸炎のリスクよりも高かった。
現在のところ、そのリスクは正確にはわかっていませんが、乾癬患者がクローン病を発症するリスクが高い傾向にあるようです。同じことが潰瘍性大腸炎にも当てはまらない可能性があります。乾癬を患う人々が潰瘍性大腸炎を発症するリスクが高い可能性があるという証拠は少ないか、またはクローン病の場合よりも効果が少ない可能性があります。
乾癬の局所的および軽い治療法
乾癬には、光線療法、局所治療、薬物療法など、いくつかの治療法があります。多くの場合、乾癬の症状に対抗するために複数の治療法が同時に使用される可能性があります。一般的に、光線療法または全身投薬に移る前に、局所療法が最初に試行される場合があります。
- 局所治療。 市販および処方箋の両方で、乾癬に使用できるさまざまな種類のクリームや軟膏があります。有効成分には、コルチコステロイド、ビタミンD、レチノイド、アントラリン、カルシニューリン阻害剤(プロトピックおよびエリデル)、サリチル酸、コールタールなどがあります。場合によっては、乾燥に対抗するために保湿剤を使用することもあります。
- 光線療法。 紫外線Aと紫外線Bを含む光も乾癬の治療に使用できます。これは通常、他の治療法とともに使用されます。外部からの太陽光が短期間使用される場合があります。紫外線は、ライトパネル、ボックス、またはブースで光線療法を介して投与することもできます。重症の場合、皮膚を紫外線に対してより敏感にする薬を、光線療法と同時に使用して、より効果的にすることもできます。あるタイプのレーザーは、より強い紫外線B光で体の特定の領域をターゲットにできるため、時々使用されます。
乾癬の治療に使用される薬
乾癬は全身性疾患であるため、経口投与または注射による薬物療法も使用できます。場合によっては、乾癬の治療に承認された薬物療法は、メトトレキサート、シクロスポリン、およびいくつかの生物製剤を含む、IBDの1つ以上の形態の治療にも与えられます。
- コセンティクス(secukinumab): Cosentyxは、乾癬、乾癬性関節炎、および強直性脊椎炎と呼ばれるIBDに関連する関節炎の治療に承認されているモノクローナル抗体ですが、IBDの治療には承認されていません。 Cosentyxは、プレフィルドペンまたはシリンジを使用した注射により自宅で投与されます。一般的な副作用には、風邪の症状、下痢、上気道感染症などがあります。
- シクロスポリン: シクロスポリンは、より重度の乾癬の治療に使用される免疫抑制薬で、潰瘍性大腸炎にも使用されます。より一般的な副作用には、頭痛、消化不良、高血圧、疲労などがあります。乾癬の場合、長期間の使用は通常推奨されず、通常1年以内に中止されます。
- エンブレル(エタネルセプト): エンブレルは、乾癬や強直性脊椎炎の治療に承認されている生物製剤です。これは腫瘍壊死因子/炎症性メディエーター遮断薬、またはTNF遮断薬ですが、IBDの治療には使用されていません。エンブレルは自宅で注射されますが、最も一般的な副作用は、注射部位に発赤や痛みなどの反応があることです。
- ヒミラ(アダリムマブ): Humiraは、クローン病、潰瘍性大腸炎、乾癬の治療に使用される注射可能な医薬品です。ヒュミラは、専用の注射ペンが付属しているため、自宅で患者に与えることができます。この薬はモノクローナル抗体であり、TNF阻害剤として分類されます。最も一般的な副作用は、注射部位での痛みや刺激で、自宅で氷や抗ヒスタミン薬で治療されます。
- メトトレキサート: この薬は経口または注射で投与でき、乾癬、クローン病、強直性脊椎炎の治療に使用されます。副作用には、吐き気、頭痛、眠気などがあります。この薬は胎児の異常を引き起こす可能性があるため、メトトレキサートを投与された女性は妊娠を避けなければなりません。メトトレキサートは、IBDおよび/または乾癬のために他の薬と一緒に投与されることがよくあります。
- Otezla(apremilast): Otezlaは経口薬であり、成人の乾癬性関節炎の治療での使用が承認された最初のものであり、プラーク乾癬での使用も承認されています。臨床試験中に報告された最も一般的な副作用は悪心、頭痛、および下痢でしたが、これらは多くの場合、数週間の治療後に改善しました。
- ステララ(ustekinumab): ステラーラは乾癬の治療が最初に承認され、現在クローン病の治療も承認されています。 Stelaraは、インターロイキン(IL)-12およびIL-23遮断薬である生物学的製剤です。ステラーラは、最初は点滴によって投与されますが、最初の投与後は注射により自宅で投与されます。一般的な副作用には、疲労感、注射部位での反応、頭痛、風邪のような症状があります。
ベリーウェルからの一言
乾癬とIBDは、過去数十年で考えられていたよりも頻繁に一緒に発生する傾向があるという証拠が増えています。乾癬に罹患すると、ある種のIBDも発症する可能性が高くなるかどうかはまだ明らかではありません。場合によっては、IBDの治療に使用される薬は乾癬の治療にも使用されます。乾癬のほとんどの症例は軽度から中程度と見なされ、光線療法または局所薬で治療される可能性があります。体の5%から10%以上が影響を受ける乾癬のより重篤な症例では、経口薬または生物学的製剤も使用される場合があります。 IBDと同様に、再発を防ぐために乾癬の治療を継続することが重要です。現在研究中の乾癬の多くの新しい治療法があり、乾癬の治療法の将来は明るいです。